肝臓癌
肝臓癌の手術について
肝臓は右上腹部、肋骨の後ろにある大きな臓器です。栄養の合成、有害物質(アルコールや薬など)の解毒と分解、胆汁の合成と分泌、など数多くの生命に必要な仕事をしています。

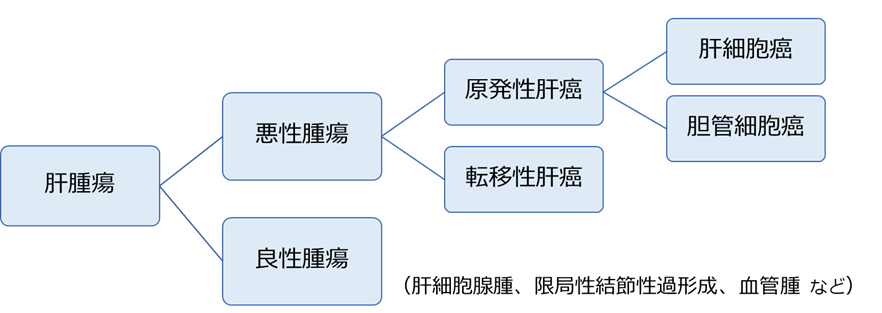
肝臓にできる癌は、原発性肝癌と転移性肝癌に分けられます。
原発性肝癌は肝臓を構成する組織の細胞から発生したもので、肝細胞癌と胆管細胞癌があります。原発性肝癌の多くが肝細胞癌で、肝炎ウイルス感染やアルコール性肝障害があるとなりやすいといわれています。最近は脂肪肝を背景とした肝癌が増加しています。転移性肝癌は肝臓以外の組織の癌が転移したものです。大腸・直腸癌からの転移が多いですが、他の臓器からの転移でも肝切除により予後の延長が期待できる場合は手術を検討します。
原発性肝癌は肝臓を構成する組織の細胞から発生したもので、肝細胞癌と胆管細胞癌があります。原発性肝癌の多くが肝細胞癌で、肝炎ウイルス感染やアルコール性肝障害があるとなりやすいといわれています。最近は脂肪肝を背景とした肝癌が増加しています。転移性肝癌は肝臓以外の組織の癌が転移したものです。大腸・直腸癌からの転移が多いですが、他の臓器からの転移でも肝切除により予後の延長が期待できる場合は手術を検討します。
肝癌の治療法は内科的治療(肝動脈化学塞栓療法、ラジオ波焼灼、抗癌剤、など)と、外科的治療(手術による切除)があります。どの治療法を選ぶかは、肝癌診療ガイドラインを参考にし、癌の進行度、腫瘍の場所と個数、肝機能、体の状態(年齢や体の元気さ)などをもとに、最終的に患者さんと相談して治療法を決定します。
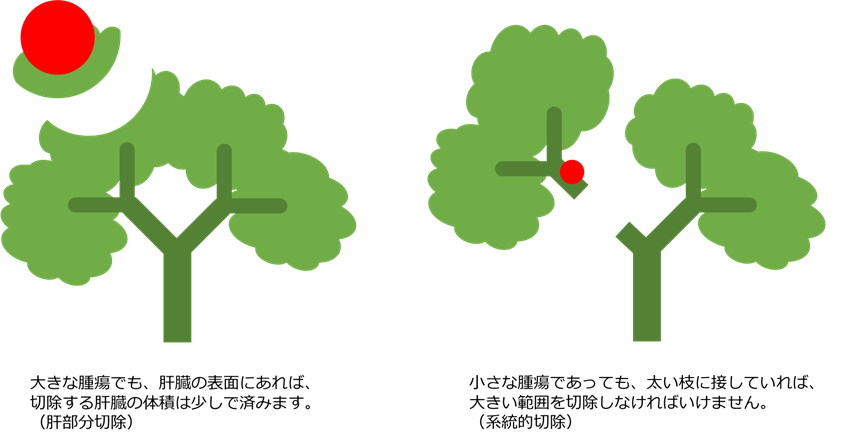
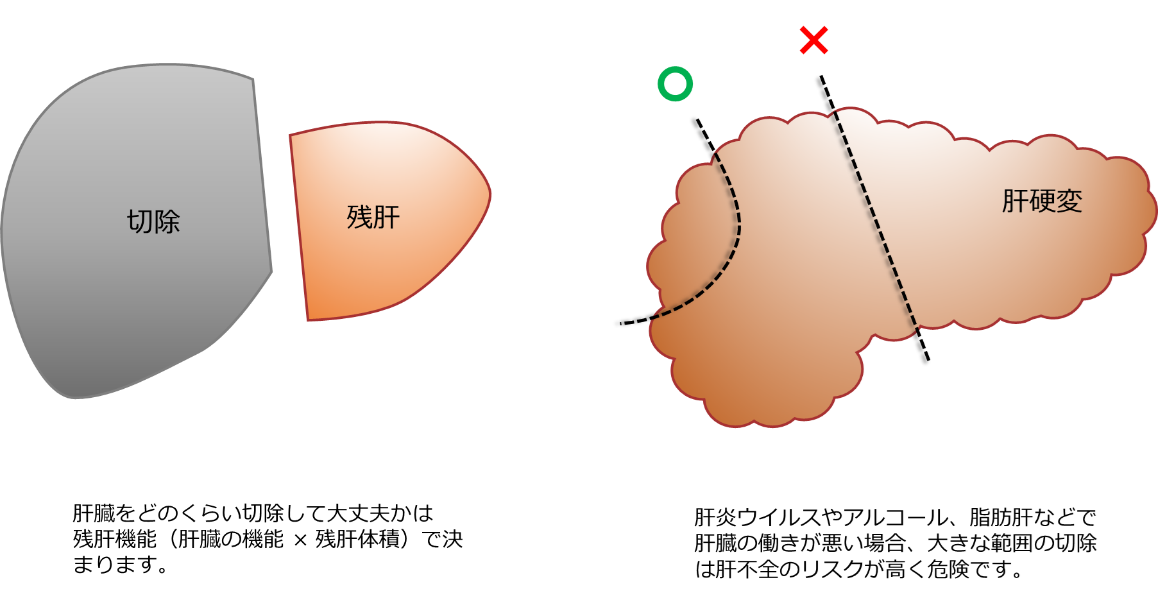
手術による切除は根治を期待できる治療法ですが、全身麻酔で腹腔内の組織を切除するので体に負担がかかります。負担の大きさは手術の難しさや切除範囲の大きさによってかわります。切除量が大きく、残った肝臓だけで体の機能が維持できないことを肝不全といい、非常に危険な合併症です。どのくらい肝臓を切除して大丈夫かは人によって異なるので、術前に肝機能と切除量を計算し、治療計画を立てます。安全性と根治性のバランスをとって、患者さんに最もよい医療を提供できるよう、毎週消化器内科の専門医とカンファレンス(作戦会議)を行っています。
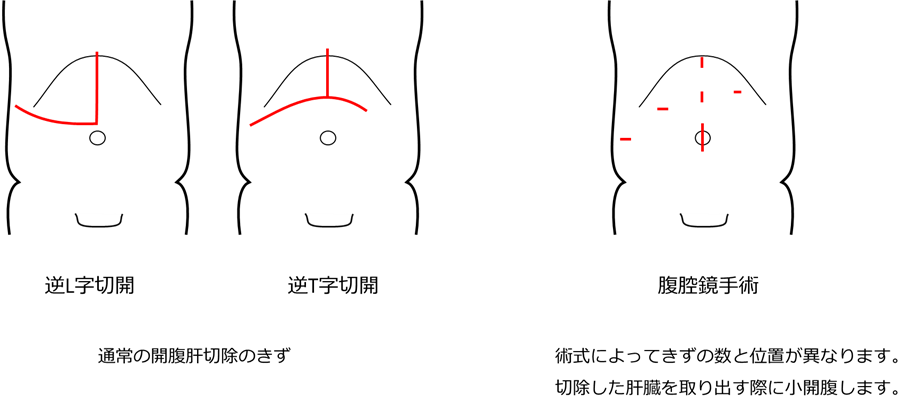
肝切除術は従来の開腹手術と腹腔鏡手術があります。従来の開腹手術はきずが大きく体への負担が大きいものでした。腹腔鏡下肝切除術は小さな穴を数か所あけて、腹腔内にカメラ(腹腔鏡)を挿入して手術を行います。筋肉を切断したり、腹部内臓が外気にさらされる(冷えたり乾燥したりする)ことが少ないため低侵襲(体への負担がちいさい)で、また腹腔鏡の拡大視効果により精度の高い手術が可能です。いっぽう視野や作業スペースが制限される、手術時間が長くなる、術中出血等のトラブルへの対応が難しいといったデメリットもあるため、安全性とのバランスを考慮して手術の方法を選択しています。
当院では以前から腹腔鏡下肝部分切除を行っていましたが、2022年から肝胆膵外科高度技能専門医をスタッフに加え、腹腔鏡下での系統的肝切除(切除範囲の大きい高難度術式)も行っています。
当院では以前から腹腔鏡下肝部分切除を行っていましたが、2022年から肝胆膵外科高度技能専門医をスタッフに加え、腹腔鏡下での系統的肝切除(切除範囲の大きい高難度術式)も行っています。
肝臓手術に特有の合併症について説明します。
・出血:肝臓は血流の多い臓器のため、術中、術後に多量に出血する可能性があります。肝機能が不良な方は血小板が少なかったり血液凝固能が低かったりするため出血のリスクが高くなります。出血が多いときは輸血が必要になる場合があります。術後に出血した場合は、止血のために再手術が必要になることがあります。
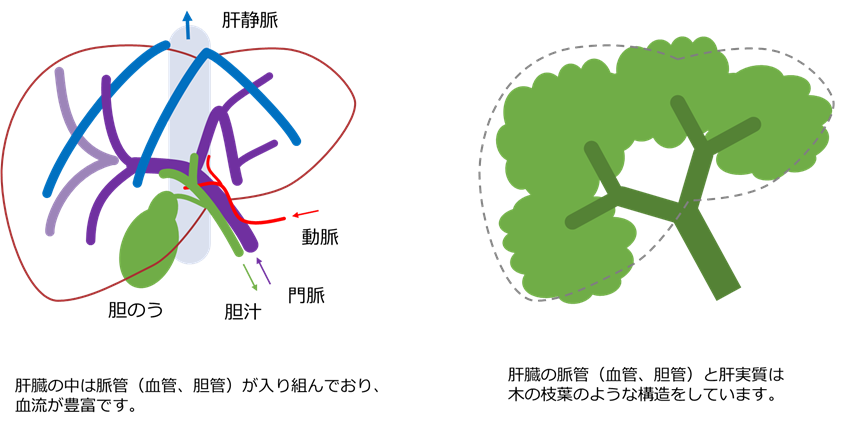
・胆汁漏:肝臓の内部には胆管が無数に存在します。手術の際はこれらの胆管を閉鎖しながら肝切離を行いますが、術後に胆管の断端から胆汁が漏れることがあります。ドレナージ(内視鏡で胆管内に、または体表から肝断端に管を入れ、胆汁を体外に排出する)や、再手術が必要になることがあります。
・肝不全:肝切除後、残った肝臓の機能が不良で、体の機能を維持できないことをいいます。腹水や浮腫(むくみ)、黄疸等の症状が出ます。重度の肝不全は命にかかわる合併症となります。術前の肝機能評価と切除体積の予測で肝不全を起こしにくい治療法を選択します。
・出血:肝臓は血流の多い臓器のため、術中、術後に多量に出血する可能性があります。肝機能が不良な方は血小板が少なかったり血液凝固能が低かったりするため出血のリスクが高くなります。出血が多いときは輸血が必要になる場合があります。術後に出血した場合は、止血のために再手術が必要になることがあります。
・胆汁漏:肝臓の内部には胆管が無数に存在します。手術の際はこれらの胆管を閉鎖しながら肝切離を行いますが、術後に胆管の断端から胆汁が漏れることがあります。ドレナージ(内視鏡で胆管内に、または体表から肝断端に管を入れ、胆汁を体外に排出する)や、再手術が必要になることがあります。
・肝不全:肝切除後、残った肝臓の機能が不良で、体の機能を維持できないことをいいます。腹水や浮腫(むくみ)、黄疸等の症状が出ます。重度の肝不全は命にかかわる合併症となります。術前の肝機能評価と切除体積の予測で肝不全を起こしにくい治療法を選択します。








