膵臓癌
膵癌の手術
膵臓は上腹部、胃の裏側にある細長い臓器です。膵液(食べ物を消化する酵素や、胃酸を中和する重炭酸を含む)や、インスリンなどのホルモンを作る仕事をしています。
膵臓の部位は(体の右側から順に)頭部、体部、尾部と名前がついています。膵頭部は十二指腸とつながっており、膵管(膵液の通り道)と総胆管(肝臓から胆汁を流す管)の出口(十二指腸乳頭)があります。膵尾部は脾臓と血管でつながっています。膵臓のすぐ裏側には門脈や腹腔動脈、上腸間膜動脈といった大きな血管が走っています。
膵臓の部位は(体の右側から順に)頭部、体部、尾部と名前がついています。膵頭部は十二指腸とつながっており、膵管(膵液の通り道)と総胆管(肝臓から胆汁を流す管)の出口(十二指腸乳頭)があります。膵尾部は脾臓と血管でつながっています。膵臓のすぐ裏側には門脈や腹腔動脈、上腸間膜動脈といった大きな血管が走っています。
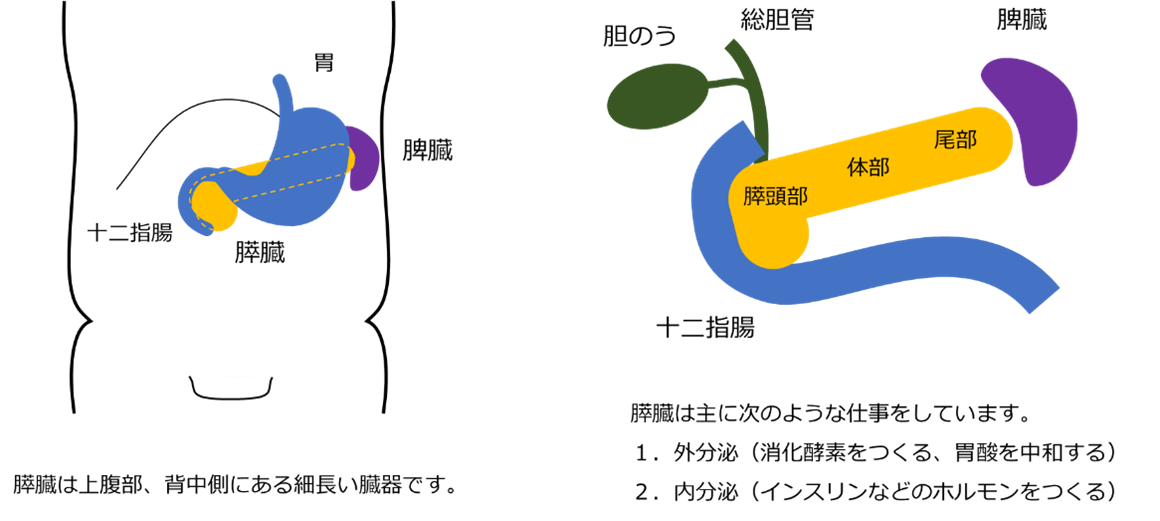
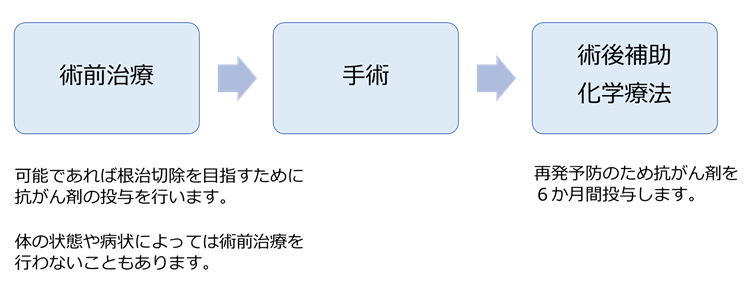
膵癌は非常に悪性度の高い腫瘍で、重要な血管に浸潤していたり、遠隔転移があると切除不能(切除しても根治しない)と判定されます。また切除可能と診断して手術を開始した場合でも、おなかの中に小さな転移が見つかれば、切除不能と診断して手術を中止します。このような病状の場合、全身化学療法(抗癌剤治療)をおすすめしています。
切除可能症例でも、実際には目に見えない転移が隠れている可能性があるため、可能であれば術前化学療法を行ってから手術を行います。また手術で完全に切除できた場合でも、再発予防のため術後補助化学療法を行うことをおすすめしています。
切除可能症例でも、実際には目に見えない転移が隠れている可能性があるため、可能であれば術前化学療法を行ってから手術を行います。また手術で完全に切除できた場合でも、再発予防のため術後補助化学療法を行うことをおすすめしています。
癌は浸潤(周囲組織に入り込む)や転移(血液やリンパ液の流れに乗って別の場所に腫瘍をつくる)する性質があります。見た目の腫瘍よりも広がっている可能性があるため、癌の手術は腫瘍より一回り大きく、正常な組織を取って切除します。また転移しやすい周囲のリンパ節も切除します。これをリンパ節郭清(かくせい)といいます。
膵癌の手術は腫瘍の場所によって異なります。膵頭部の癌には膵頭十二指腸切除術、膵体尾部の癌には膵体尾部切除術を選択します。
膵癌の手術は腫瘍の場所によって異なります。膵頭部の癌には膵頭十二指腸切除術、膵体尾部の癌には膵体尾部切除術を選択します。

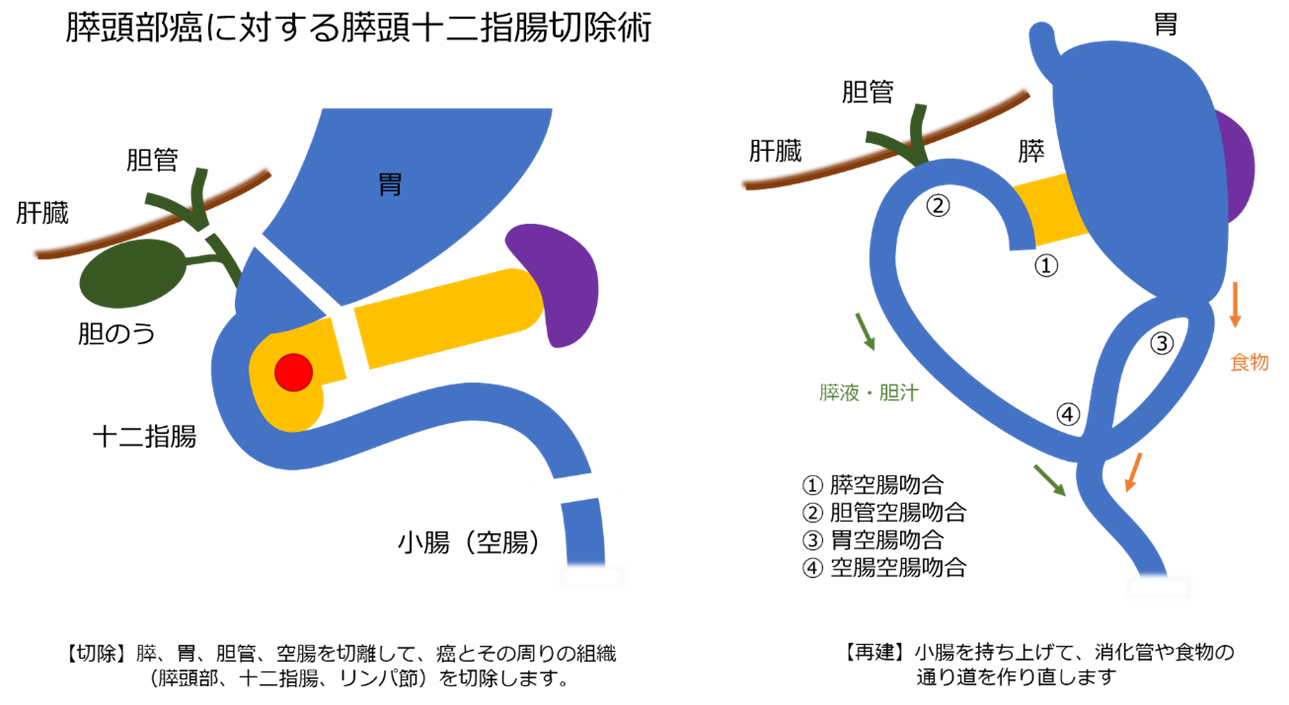
膵頭部癌の手術
膵頭部は十二指腸、総胆管とつながっており、また門脈や主要な動脈に接しています。そのため手術で切離・剥離(切る、はがす)といった操作が多い複雑な手術です。切り離した膵臓、胆管、胃は、下から小腸を持ち上げて吻合し新たな通り道を作ります。切除と再建の2つの操作が必要で、手術時間は通常6-8時間かかります。当院では胃を多めに残す、亜全胃温存膵頭十二指腸切除術を上腹部正中切開(みぞおちから臍下まで)での開腹手術で行っています。
膵体尾部癌の手術
膵尾部は脾臓とつながっており、リンパ節郭清のため脾臓も一緒に切除します。膵臓は通常、厚みが最もうすい中央部で、自動縫合器を使って切離します。当院では膵体尾部切除術を腹腔鏡手術で行っています。過去に腹部手術をしていて癒着(組織同士がくっついていること)があったり、他臓器浸潤(胃や大腸など近くの臓器に癌が入り込んでいる)があって腹腔鏡手術が難しい場合は開腹手術を選択します。数年以内にロボット手術の導入を計画しています。
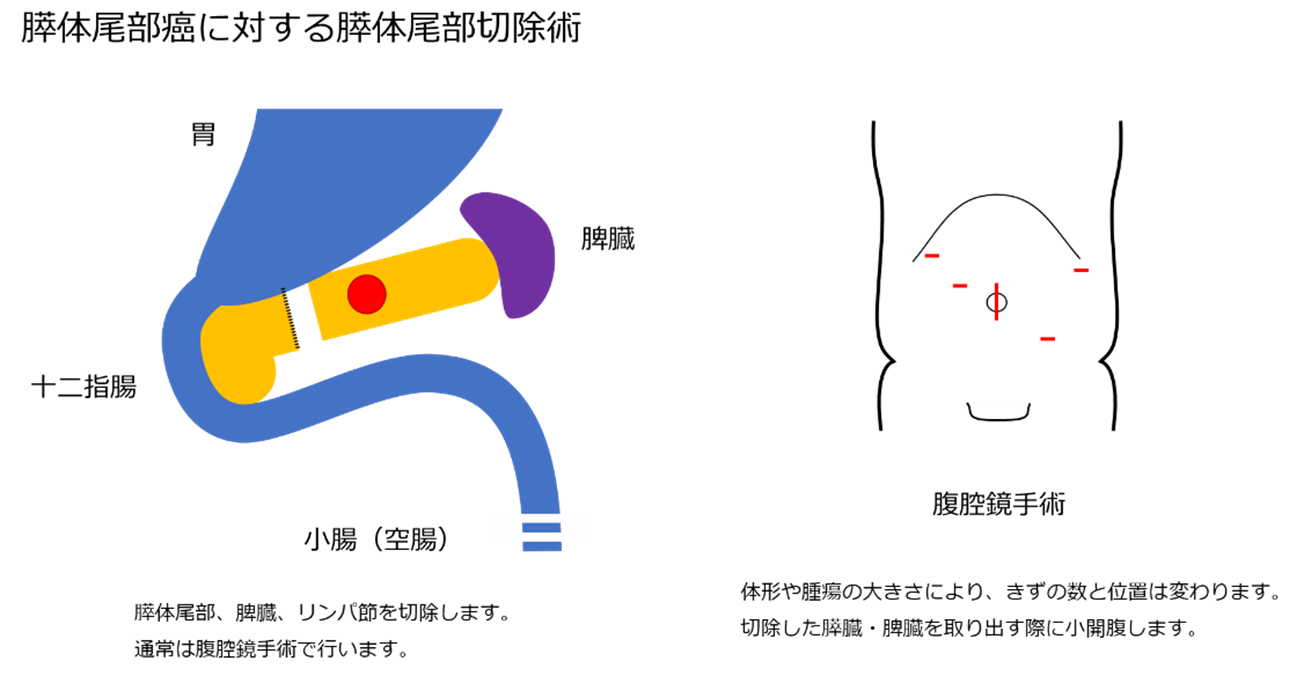
膵臓手術の際に起こりうる合併症について説明します。
・膵液瘻(ろう):膵の断端や腸とのつなぎ目から膵液が漏れること。消化酵素で周囲組織が溶かされ、縫合不全、出血、腹腔内感染の原因となることがあります。
・出血:術中、術後に出血するリスクがあります。出血量が多いときは輸血や止血手術が必要になることがあります。
・縫合不全:縫合した臓器同士がうまくつながらず、内容が腹腔内に漏れること。膵空腸吻合部で起きやすく、ドレーン(体に入っている管)で排液し、吻合部がつながるのを待ちます。再手術が必要になる場合もあります。入院期間が長引く原因になります。
・感染:手術のきずや腹腔内に感染が起きることがあります。胆管炎や肺炎も膵臓の術後に起きやすい感染症です。
・糖尿病:膵臓をおよそ半分切除する手術なので、膵臓の機能は約半分に低下します。術後糖尿病になりインスリンの投与が必要になることがあります。
・膵外分泌機能低下:膵臓がつくる消化酵素の分泌も低下するので、食べたものをうまく消化できず、栄養が足りない状態になります。術後は膵消化酵素の内服が必要です。
・胃排泄遅延:膵頭十二指腸切除術後、胃の動きの回復が遅く食事がとりにくくなることがあります。自然に回復することが多いですが、入院期間が長くなります。
・無脾による易感染性:脾臓は免疫の仕事をしているため、膵体尾部切除で脾臓がなくなると感染症にかかりやすくなります。肺炎球菌ワクチンの接種をお勧めしています。
・膵液瘻(ろう):膵の断端や腸とのつなぎ目から膵液が漏れること。消化酵素で周囲組織が溶かされ、縫合不全、出血、腹腔内感染の原因となることがあります。
・出血:術中、術後に出血するリスクがあります。出血量が多いときは輸血や止血手術が必要になることがあります。
・縫合不全:縫合した臓器同士がうまくつながらず、内容が腹腔内に漏れること。膵空腸吻合部で起きやすく、ドレーン(体に入っている管)で排液し、吻合部がつながるのを待ちます。再手術が必要になる場合もあります。入院期間が長引く原因になります。
・感染:手術のきずや腹腔内に感染が起きることがあります。胆管炎や肺炎も膵臓の術後に起きやすい感染症です。
・糖尿病:膵臓をおよそ半分切除する手術なので、膵臓の機能は約半分に低下します。術後糖尿病になりインスリンの投与が必要になることがあります。
・膵外分泌機能低下:膵臓がつくる消化酵素の分泌も低下するので、食べたものをうまく消化できず、栄養が足りない状態になります。術後は膵消化酵素の内服が必要です。
・胃排泄遅延:膵頭十二指腸切除術後、胃の動きの回復が遅く食事がとりにくくなることがあります。自然に回復することが多いですが、入院期間が長くなります。
・無脾による易感染性:脾臓は免疫の仕事をしているため、膵体尾部切除で脾臓がなくなると感染症にかかりやすくなります。肺炎球菌ワクチンの接種をお勧めしています。








